Teilen auf
Twitter Facebook LinkedIn WhatsAppVor vielen Jahren, als ich noch in der IT-Abteilung einer großen Firma saß, kam ein Techniker in unser Großraumbüro, um einen Rechner auszutauschen. Während er die Kabel ab- und umsteckte, schwitzte er so stark, dass er sich die Stirn alle paar Sekunden mit einem eingesteckten Tuch trockenwischen musste. Die Temperatur im Büro lag bei etwa 22°C. Niemand sagte etwas, aber jedem fiel es auf. Als der Mann mit seiner Arbeit fertig war, hing eine Mischung aus Schweiß und Deodorant in der Luft, die trotz hochmoderner Lüftungsanlage nur langsam verflog.
Man konnte dem Techniker ansehen, dass er sich schämte. Aber Hyperhidrose ist nicht immer sichtbar. Viele Menschen leiden im Stillen unter ständig nassen Achseln, feuchten Händen oder schwitzigen Füßen. Wer selbst nicht betroffen ist, kann sich die psychische Belastung nicht ansatzweise vorstellen. Aber warum läuft die Schweißproduktion bei einigen Menschen so aus dem Ruder?
Wo der Schweiß entsteht
Der menschliche Körper besitzt fast 4 Millionen Schweißdrüsen, die über seine gesamte Oberfläche verteilt sind. Es gibt zwei Arten: Ekkrine und apokrine Schweißdrüsen. Sie unterscheiden sich in Lage und Aufbau (Bild unten).
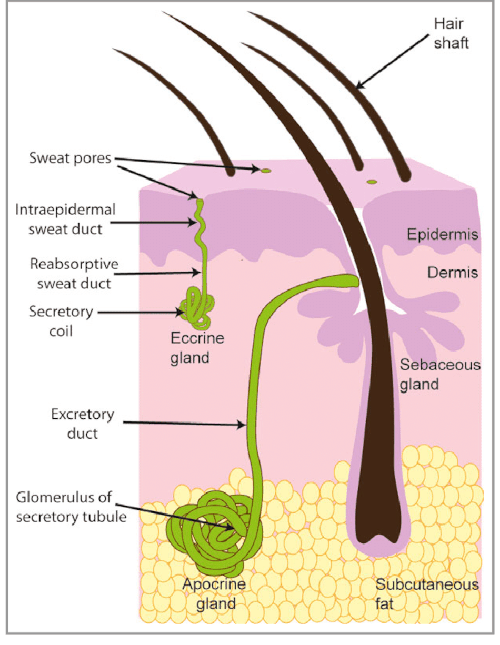
Ekkrine Schweißdrüsen
90 Prozent aller Schweißdrüsen gehören zum ekkrinen Typ. Sie haben einen Durchmesser von ca. 0,4 mm und befinden sich überall am Körper (mit wenigen Ausnahmen). Besonders zahlreich sind sie an den Fußsohlen (ca. 600/cm²), den Handinnenflächen (ca. 370/cm²) und der Stirn (ca. 175/cm²) [1,2]. Das im ekkrinen Schweiß enthaltene Wasser verdunstet auf der Haut. Diese Art der Thermoregulation ist ein evolutionärer Vorteil des Menschen gegenüber vielen Tieren [3].
Der sekretorische Teil der ekkrinen Schweißdrüse ist in ein Glomerulum (sekretorische Spirale) eingerollt. Es handelt sich um ein verzweigtes Geflecht feiner Gefäße (Tubuli), an deren Innenseite die Drüsenzellen sitzen. Das Glomerulum befindet sich in der Dermis, der mittleren der drei Hautschichten. Der Schweißkanal mündet in einer Schweißpore auf der Hautoberfläche.
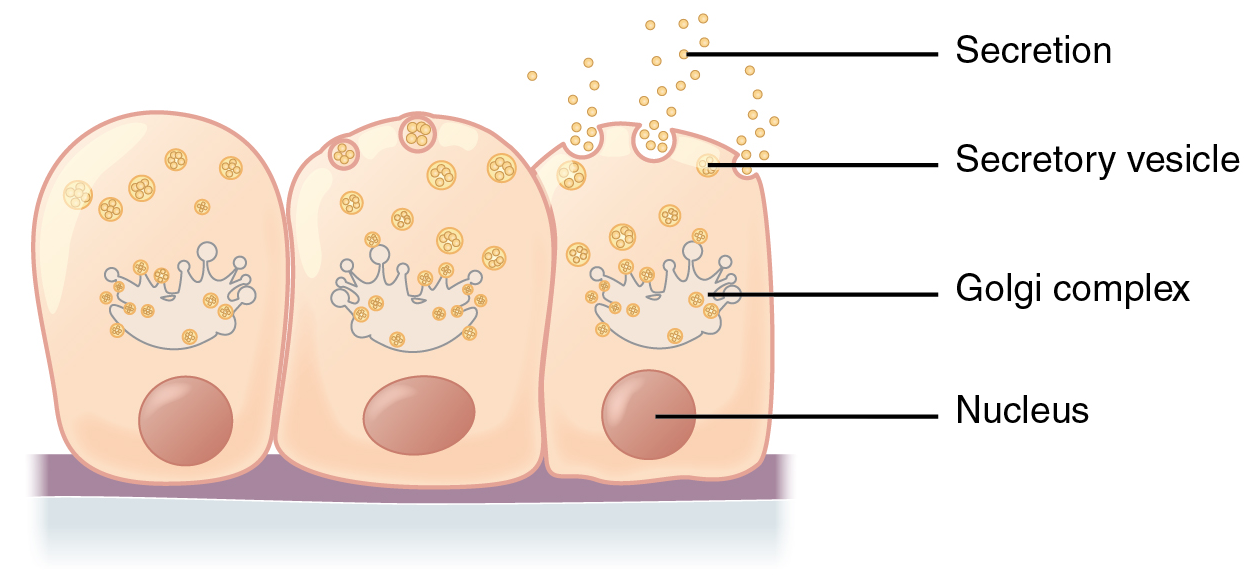
Der Schweiß besteht aus einem dünnflüssigen Sekret, das in kleine Vesikel verpackt durch Exozytose an der Zellmembran abgegeben wird (Bild oben). Die Drüsenzelle verliert dabei kein Zytoplasma und ihr Volumen bleibt annähernd gleich. Diese Art der Sekretabgabe heißt in der Fachsprache merokrin.
Apokrine Schweißdrüsen
Apokrine Schweißdrüsen sind mit 3 bis 5 mm Durchmesser zehnmal so groß wie ekkrine Schweißdrüsen. Sie sind an Haarfollikel gebunden und befinden sich hauptsächlich in den Achselhöhlen, dem Schamhügel, im äußeren Gehörgang, in der pigmentierten Haut um die Brustwarzen und im Bereich des Afters. Das Verhältnis von apokrinen zu ekkrinen Schweißdrüsen in der Achselregion beträgt 1 : 1 und am übrigen Körper 1 : 10. Apokrine Schweißdrüsen entwickeln sich in der Pubertät unter dem Einfluss von Testosteron. Weil sie pheromonartige Stoffe absondern, werden sie auch als Duftdrüsen bezeichnet [4].
Das Glomerulum der apokrinen Drüse sitzt im Fettgewebe der untersten Hautschicht (Subkutis). Der Schweißkanal endet in einem Haartrichter oberhalb der Talgdrüse. Über den Haarkanal gelangt der Schweiß an die Hautoberfläche.
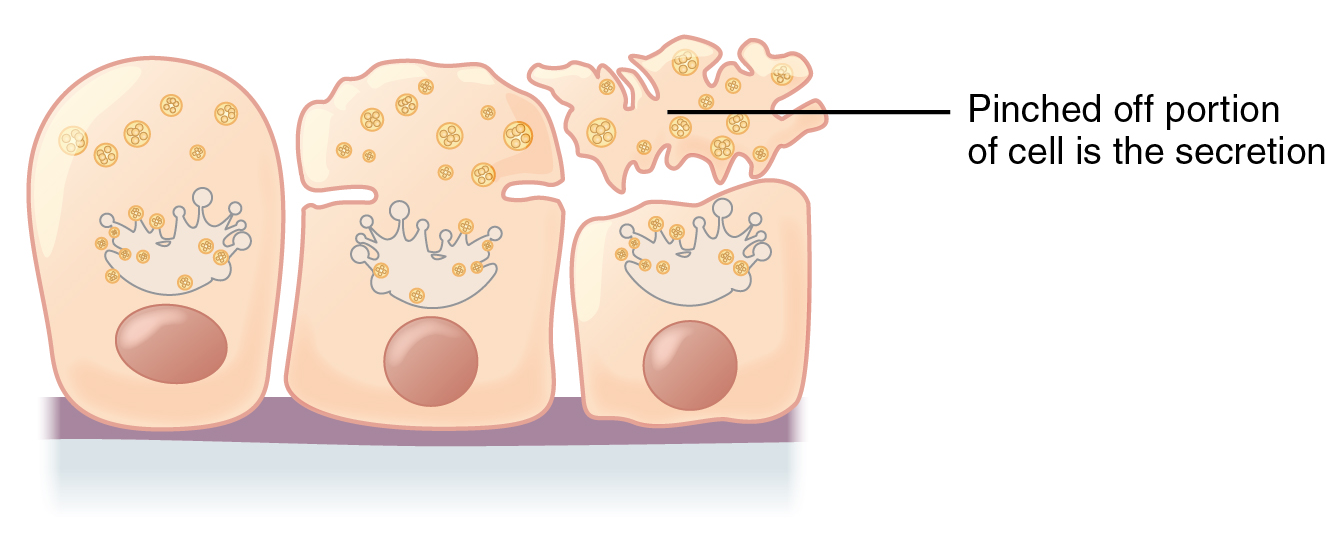
Bei der apokrinen Sekretion werden Fett und Zytoplasma der Zelle abgeschnürt und mit der Zellmembran in den Schweißkanal abgegeben (Apozytose). Dabei verlieren die Zellen signifikante Mengen an Plasma und strukturellen Zellbestandteilen (Bild oben). Die verlorenen Zellteile wachsen später nach. Auf diese Weise kann sich eine apokrine Drüsenzelle mehrfach regenerieren.
Schweiß
Ekkriner Schweiß ist dünnflüssig und besteht zu 99 Prozent aus Wasser („Sport- und Saunaschweiß”). Etwa 1 Prozent sind Elektrolyte wie Natrium, Kalium, Kalzium oder Magnesium und Spurenelemente wie Zink, Kupfer und Eisen [5]. Weitere Bestandteile sind Laktat, Zitronensäure, Ascorbinsäure (Vitamin C) und andere Säuren sowie minimale Mengen an Fettsäuren, Sterinen, Proteinen, Peptiden und Aminosäuren (Serin, Histidin, Ornithin, Alanin, Glycin und Lysin) [4,6].
Ekkriner Schweiß ist hypoton, das heißt er enthält weniger Elektrolyte als das Blut. Mit einem pH-Wert von 4,2 bis 4,7 sorgt er für ein leicht saures Hautmilieu, das gegen Keime schützt (Säureschutzmantel). Ohne körperliche Aktivität und bei moderater Umgebungstemperatur produzieren die ekkrinen Schweißdrüsen zwischen 100 und 200 ml Schweiß am Tag. Dagegen verliert der Körper bei starker Hitze oder sportlicher Anstrengung bis zu 3 Liter Schweiß pro Stunde. Um den Elektrolythaushalt zu schonen, sinkt der Salzgehalt im Schweiß unter diesen Extrembedingungen [7].
Anders als ekkriner Schweiß ist apokriner Schweiß nicht wärmeregulierend. Er enthält Zellplasma und Zellkompartimente, die sich im Haarkanal mit dem fettigen Sekret der Talgdrüsen vermischen. Auf der Hautoberfläche erscheint ein trübes und zähflüssiges Gemisch aus Fetten, Proteinen, Steroiden und Elektrolyten. Der pH-Wert ist leicht alkalisch (≈ 7,2). Weil beim bakteriellen Abbau Duftstoffe entstehen, hat apokriner Schweiß eine psychosoziale Funktion [3].
Mit dem Schweiß scheidet der Körper außerdem Medikamentenrückstände, Drogen und Gifte sowie – abhängig von der Nierenfunktion – kleine Mengen an harnpflichtigen Substanzen aus. Bei gesunden Menschen spielt die Entgiftungsfunktion des Schweißes eine untergeordnete Rolle. Dagegen kann die Menge an Harnstoff im Schweiß bei eingeschränkter Nierenfunktion stark ansteigen [8].
Warum riecht Schweiß?
Frischer Schweiß ist geruchlos. Duftstoffe entstehen erst, wenn das bakterielle Mikrobiom auf der Haut die Ausscheidungen der apokrinen Drüsen enzymatisch abbaut. Zur Hautflora gehören unter anderem Staphylokokken, Corynebakterien, Propionibakterien und Hefepilze. Corynebakterien bilden Thiole und Fettsäuren, die einen fleischigen, schwefelhaltigen oder zwiebelartigen Geruch verströmen. Weniger intensiv aber ebenfalls unangenehm riechen die flüchtigen Fettsäuren und Carbonsäuren, die von Staphylokokken und Propionibakterien produziert werden [9,10]. In Anwesenheit von Staphyococcus saprophyticus verwandelt das Enzym Urease Harnstoff auf der Haut in stechend riechendem Ammoniak.
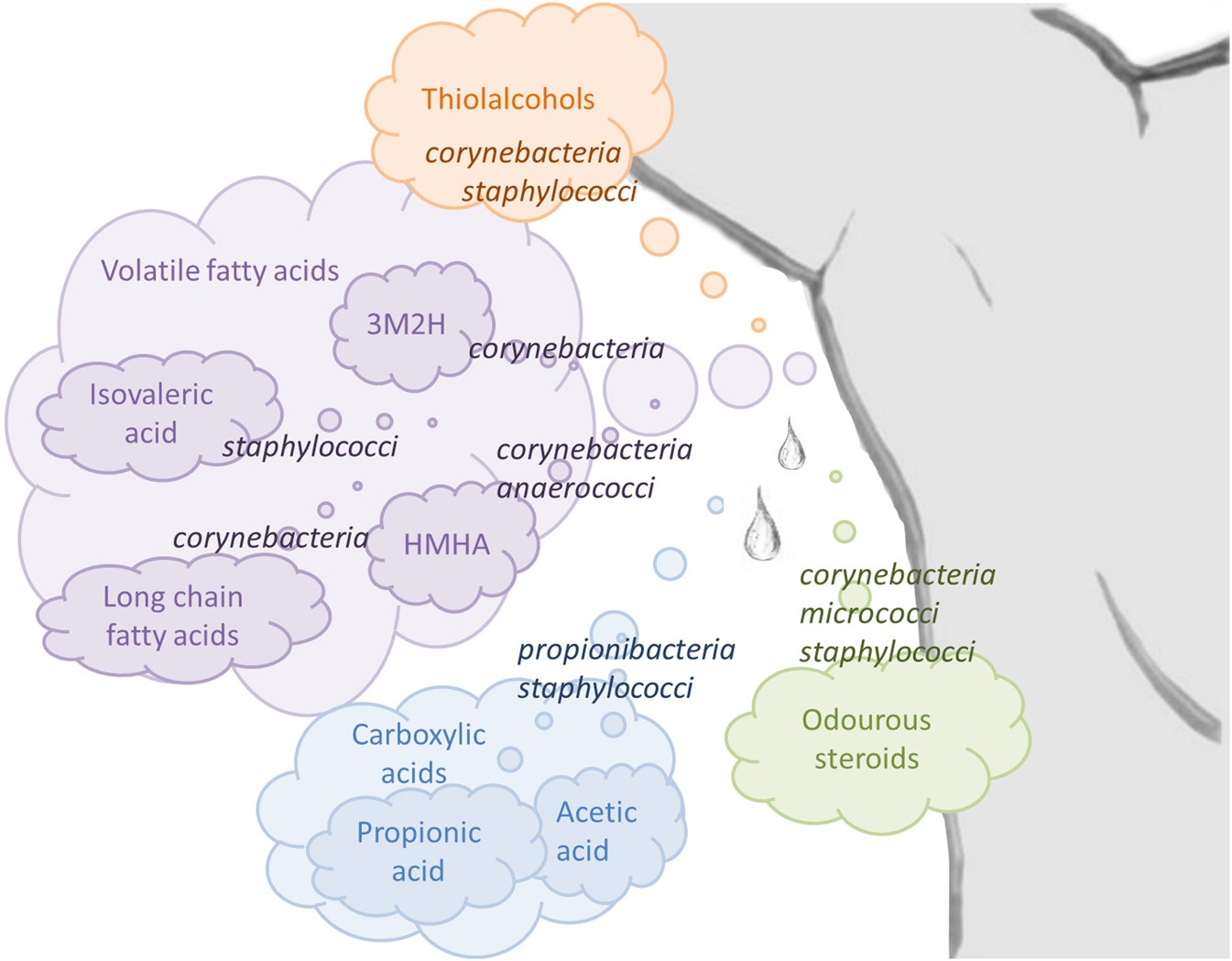
Mit dem apokrinen Schweiß werden auch die Steroide Androsteron und DHEA ausgeschieden, die zu den Sexualhormonen zählen. Ihre Abbauprodukte haben einen Geruch nach Moschus und Urin. Die Steroid-Metaboliten Androstenon und Androstenol sind sexuelle Lockstoffe mit geschlechtsspezifischer Wirkung. Sie werden von einigen Quellen zu den humanen Pheromonen gezählt [11].
Regulationsmechanismen
Die Kontrolle der Schweißproduktion unterliegt dem Sympathikus. Mithilfe der Neurotransmitter Acetylcholin und Noradrenalin wandern die Nervenimpulse vom Gehirn in das periphere Nervensystem und in die vom Autonomen Nervensystem innervierten sekretorischen Tubuli der Schweißdrüsen. Dabei gibt es unterschiedliche Signalwege für die Thermoregulation und für das emotionale Schwitzen.
Thermisches Schwitzen
Das thermoregulatorische Zentrum hat seinen Sitz im Hypothalamus, der Steuerzentrale aller vegetativen und endokrinen Vorgänge. Zuständig für die Reizübertragung ist der Neurotransmitter Acetylcholin. Er aktiviert die ekkrinen Schweißdrüsen über die cholinergen Fasern des sympathischen Nervensystems und dockt an den Acetylcholin-Rezeptor M3 (Bild unten).
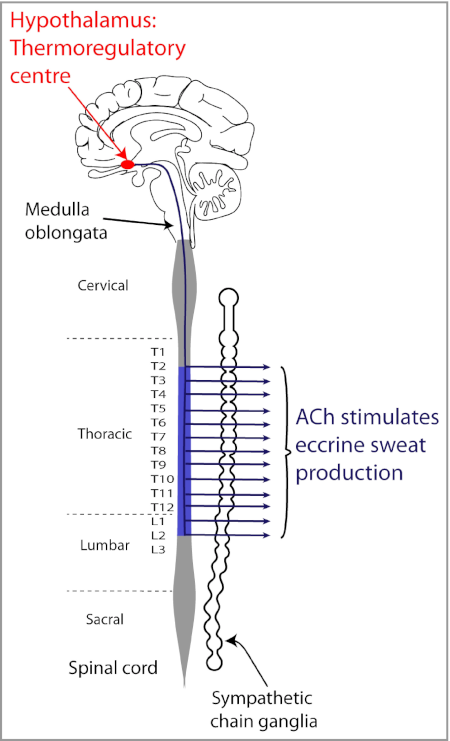
Wenn sich Acetylcholin an den M3-Rezeptor bindet, wird die Schweißbildung angeregt und die Blutgefäße werden weitgestellt. Die Hauttemperatur steigt und die Wärme wird leichter abgegeben. Die abgesonderte Schweißmenge korreliert dabei direkt mit der Acetylcholin-Freisetzung [4].
Neben dem M3-Acetylcholin-Rezeptor besitzen merokrine Schweißdrüsen auch die Rezeptoren α1-, β2 und β3 für die Katecholamine Noradrenalin und Adrenalin. Obwohl beide beim Sport ausgeschüttet werden, überwiegt die cholinerge Stimulation. Damit ist Acetylcholin der wichtigste Neurotransmitter des thermischen Schwitzens.
Emotionales Schwitzen
Das emotionale Schwitzen wird von der Amygdala gesteuert – einer Funktionseinheit im Limbischen System, die Situationen und Ereignisse mit Freude, Angst, Wut oder Erregung verknüpft. Ausgehend von der Amygdala pflanzen sich Nervenimpulse über die sympathischen Nervenfasern fort bis ins Nebennierenmark. Dort stimulieren sie die Ausschüttung von Adrenalin und Noradrenalin, die an die Rezeptoren der ekkrinen und apokrinen Schweißdrüsen andocken (Bild unten).
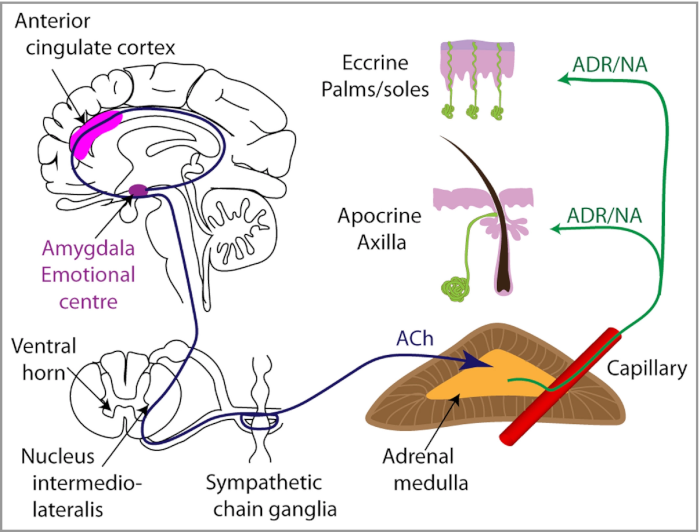
Die vermittelnden Rezeptoren sind der α1-Adrenorezeptor, der β2-Adrenozeptor und der β3-Adrenozeptor. Beide Arten von Schweißdrüsen reagieren also gleichermaßen auf Stress, Angst oder Aufregung. Die Tabelle fasst die Regulationsmechanismen beider Drüsentypen zusammen [4].
| Drüsentyp | Körperregion | Rezeptortyp | Mediator |
|---|---|---|---|
| Ekkrin/Merokrin | Ganzer Körper (v. a. Handflächen, Fußsohlen, Stirn, Achseln) |
Acetylcholin-Rezeptor M3, Adrenorezeptoren α1, β2, β3 |
Acetylcholin (primär), Adrenalin (sekundär) |
| Apokrin | Achselhöhlen, Intimbereich, Brust | Adrenorezeptoren β2, β3 | Adrenalin |
Weil Noradrenalin die Gefäße verengt (über Bindung an den α1-Rezeptor) wird die Hautoberfläche kalt. Kaltschweißigkeit an Achseln, Händen oder Füßen ist eine weit verbreitete Reaktion auf Stress. Wegen der apokrinen Sekretion ist der kalte Schweiß in den Achselhöhlen klebrig und riecht oft unangenehm.
Evolutionsbiologisch erfüllt emotionaler Schweiß wichtige Funktionen: So warnte der Geruch von Angstschweiß unsere Urahnen vor drohenden Gefahren. Beim Weglaufen verbesserte der klebrige Schweiß an den Füßen die Bodenhaftung.
Hyperhidrose
Etwa drei Prozent der Bevölkerung reagieren auf Hitze, Anstrengung und Stress mit einer abnormen Schweißproduktion.

Die primäre Hyperhidrose gilt als eigenständiges Krankheitsbild. Sie betrifft zu etwa 80 Prozent die Achselhöhlen, aber auch Füße, Hände, Gesicht oder der ganze Körper (generalisierte Hyperhidrose) können betroffen sein. Für die Betroffenen ist kein normaler Alltag möglich. Sie leiden unter massiven Einschränkungen ihrer Lebensqualität und der ständigen Scham vor den Reaktionen ihrer Mitmenschen.
Die sekundäre Hyperhidrose tritt im Zusammenhang mit bestimmten Erkrankungen oder Medikamenten auf. Sie kann den ganzen Körper betreffen oder auf einzelne Körperregionen beschränkt sein. Anders als bei der primären Hyperhidrose ist auch einseitiges Schwitzen möglich.
Primäre Hyperhidrose
Menschen mit primärer Hyperhidrose haben ein chronisch überaktives sympathisches Nervensystem (Hyperarousal). Bei geringfügigen Stressreizen schütten sie große Mengen Adrenalin aus [12]. Der übererregte Sympathikus hemmt den Parasympathikus, so dass Betroffene häufig auch Verdauungsstörungen oder Schlafprobleme haben [13]. Die Krankheit beginnt in der Regel im Kindes- oder Teenageralter und ist mit Angststörungen und Depressionen assoziiert [14].
Die Hyperhidrose ist sehr wahrscheinlich eine Belastungsstörung aufgrund von chronischem Stress. Häufige Ursache sind Traumata in der frühen Kindheit, an die sich die Betroffenen nicht erinnern können (infantile Amnesie). Schätzungen zufolge leiden 0,5 bis 7,7 Prozent aller Erwachsenen unter einer komplexen Posttraumatischen Belastungsstörung [15]. Belastungsstörungen und Folgekrankheiten können manchmal erst Jahre nach dem Missbrauch auftreten [16].
Die Behandlung des hyperaktiven Sympathikus sollte durch einen traumaspezialisierten Psychotherapeuten erfolgen. Neben Stressreduktion können Entspannungsübungen und Meditation helfen, das Nervensystem zu beruhigen. Wichtig ist eine ausgewogene Ernährung, denn bei Stress verbraucht der Körper große Mengen an Vitaminen und Mineralstoffen. Nährstoffdefizite gehören zu den am meisten unterschätzten Ursachen für psychische Erkankungen (siehe Pyrrolurie und Methylierungsstörungen).
Um den Leidensdruck zu mindern, können Schweißdrüsen lokal betäubt oder verödet werden. Gängige Methoden sind die Injektion von Botolinumtoxin, die Leitungswasser-Iontophorese oder die Bestrahlung mit Mikrowellen. Bei der endoskospischen transthorakalen Sympathektomie (ETS) werden die sympathischen Nervenfasern durchtrennt. Bei dem Eingriff besteht jedoch das Risiko schwerer Nebenwirkungen (Horner-Syndrom).
Sekundäre Hyperhidrose
Die sekundäre Hyperhidrose ist die Folge endokriner Störungen, Medikamenteneinnahme, bösartiger Erkrankungen oder Anomalien des Zentralen Nervensystems. Diese können eine übermäßige Freisetzung von Neurotransmittern oder Schäden am autonomen Nervensystem verursachen. Die untenstehende Tabelle enthält die wichtigsten Formen der sekundären Hyperhidrose.
| Form | Ursache / Primärerkrankung |
|---|---|
| Hyperhidrose (ganzer Körper) |
- Fieber, Hyperthyreose (Thermisches Schwitzen aufgrund erhöhter Körpertemperatur) - Progesteronmangel bzw. Östrogenüberschuss (Klimakterium) [17] - ParkinsonSyndrom (relativer Acetylcholin-Überschuss) - Phäochromozytom (Adrenalin-produzierender Tumor) - Neurologische Hyperhidrose (Schäden des Hypothalamus) - Arzneimittel-Nebenwirkung (Hormone, Psychopharmaka, Parasympathomimetika, Kortikoide u.a.) - Entzugserscheinungen |
| Hyperhidrose (lokal begrenzt / einseitig) |
- Kompensatorisches Schwitzen (z.B. nach einer ETS-Operation) [12] - Genetische Disposition [18] |
| Kalter Schweiß | Akute Stressreaktion (Adrenalin) bei Schock, Hypoglykämie, Herzinfarkt, Lungenödem |
| Nachtschweiß | - Begleitsyndrom der primären und sekundären Hyperhidrose - Tumorerkrankungen (Leukämie, Lymphome, Karzinome) |
| Gustatorisches Schwitzen | Frey-Syndrom (Wärme- und Schweißproduktion vor allem im Gesicht durch scharf gewürzte Speisen, heiße Getränke oder Alkohol) |
| Bromhidrose (“Bocksgestank”) |
- Vermehrung von Mikroorganismen auf der feuchten Haut mit starker Geruchsbildung (Folgeerkrankung der Hyperhidrose) - Stoffwechselstörung, bei der vermehrt kurzkettige Fettsäuren, Ammoniak und Amine mit dem Schweiß ausgeschieden werden |
| Farbiger Schweiß | Chromhidrose, Ochronose |
Bei der generalisierten Hyperhidrose kann die Abgrenzung zwischen primärer und sekundärer Hyperhidrose schwierig sein. Eine lange Anamnese ohne andere Krankheitsanzeichen spricht gegen eine endokrine, infektiöse oder maligne Erkrankung als Ursache.
Fazit
Wenn Schwitzen zur unerträglichen Belastung wird, sollte man die körperlichen Ursachen vom Arzt abklären lassen. Gut gemeinte Tipps wie „Du brauchst ein besseres Deo” helfen den Betroffenen nicht! Im Gegenteil – sie fühlen sich nicht ernst genommen und ziehen sich zurück. Betroffenen empfehle ich außerdem meinen Artikel über Stress. Er beschreibt die verschiedenen Auswirkungen von chronischem Stress. Um sich zu erholen und das übererregte Nervensystem zu beruhigen, braucht es Entspannung, Selbstliebe und viel Geduld.
* Als Amazon-Partner verdiene ich an qualifizierten Verkäufen
Quellen
- Wikipedia – Schweißdrüse
- https://hmn.wiki/de/Sudoriferous_glands
- Wikipedia – Schweiß
- Hu, Yawen & Converse, C & Lyons, M.C. & Hsu, Walter. (2017). Neural control of sweat secretion: A review. The British journal of dermatology. 178. 10.1111/bjd.15808.
- Wikipedia – Perspiration
- Murphy GR, Dunstan RH, Macdonald MM, Borges N, Radford Z, Sparkes DL, Dascombe BJ, Roberts TK. Relationships between electrolyte and amino acid compositions in sweat during exercise suggest a role for amino acids and K+ in reabsorption of Na+ and Cl- from sweat. PLoS One. 2019 Oct 3;14(10):e0223381
- DocCheck Flexikon – Schweiß
- Huang CT, Chen ML, Huang LL, Mao IF. Uric acid and urea in human sweat. Chin J Physiol. 2002 Sep 30;45(3):109-15. PMID: 12817713.
- Kanlayavattanakul M, Lourith N. Body malodours and their topical treatment agents. Int J Cosmet Sci. 2011 Aug;33(4):298-311.
- Wikipedia – Staphylococcus saprophyticus
- https://pherolibrary.com/pheromones-androstenone-vs-androstenol/634
- Rystedt, A., Brismar, K., Aquilonius, S.M., Naver, H. and Swartling, C., 2016. Hyperhidrosis-an unknown widespread” silent” disorder. Journal of Neurology & Neuromedicine, 1(4).
- https://franklincardiovascular.com/overactive-sympathetic-nervous-system/
- Kristensen, Johannes Kjeldstrup, et al. “Association of primary hyperhidrosis with depression and anxiety: a systematic review.” Acta Dermato-Venereologica 100.1 (2020): 1-2.
- Ford, J.D., Courtois, C.A. Complex PTSD and borderline personality disorder. bord personal disord emot dysregul 8, 16 (2021).
- McFarlane AC. The long-term costs of traumatic stress: intertwined physical and psychological consequences. World Psychiatry. 2010 Feb;9(1):3-10.
- Fiona C. Baker, Felicia Siboza & Andrea Fuller (2020) Temperature regulation in women: Effects of the menstrual cycle, Temperature, 7:3, 226-262
- Romero FR, Haddad GR, Miot HA, Cataneo DC. Palmar hyperhidrosis: clinical, pathophysiological, diagnostic and therapeutic aspects. An Bras Dermatol. 2016 Nov-Dec;91(6):716-725.








Comments powered by Talkyard.