Teilen auf
Twitter Facebook LinkedIn WhatsAppPrüfungen, Geschäftstermine, Verpflichtungen, Stau auf der Autobahn und Streit in der Familie… Für die meisten von uns ist Stress zum täglichen Begleiter geworden. Selbst Kinder haben schon einen massiven Stresspegel [1]. Wie sehr wir leiden, nehmen wir manchmal erst wahr, wenn wir zusammenbrechen. Dabei kündigt sich der Zusammenbruch oft Jahre im Voraus an.
Das Allgemeine Anpassungssyndrom
Das Allgemeine Anpassungssyndrom wurde erstmalig von Hans Selye beschrieben. Selye setzte Ratten Stressfaktoren wie Kälte, Bewegungseinschränkungen oder exzessiver Bewegung aus und studierte ihre Reaktionen. Nach dem Experiment hatten sich die Organe der Tiere krankhaft verändert. Sie hatten vergrößerte Nebennieren, geschrumpfte Thymusdrüsen und blutige Magengeschwüre. Einige Ratten überlebten das Experiment nicht.
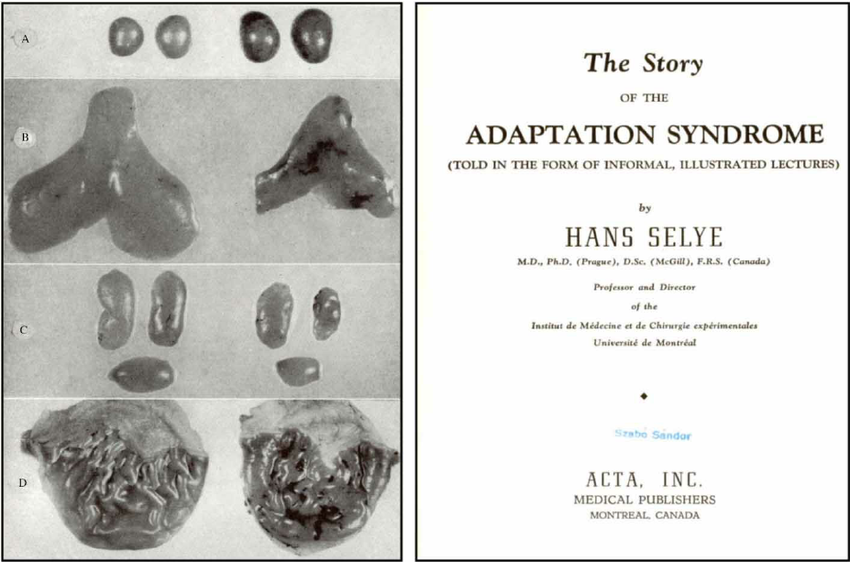
Selye stellte fest, dass die Organschäden immer gleich abliefen, auch wenn sie von unterschiedlichen Stressreizen verursacht wurden. Er nannte das Phänomen „General Adaption Syndrome” – auf Deutsch „Allgemeines Anpassungssyndrom”. Es verläuft in drei Phasen, die nachfolgend beschrieben sind:
Alarmreaktion: Als unmittelbare Reaktion auf den Stressfaktor mobilisiert der Organismus alle ihm zur Verfügung stehenden Kräfte, um die Gefahr abzuwehren und sein Überleben zu sichern. Große Mengen Stresshormone erzeugen einen Zustand, der als Fight-or-Flight-Reaktion bezeichnet wird. Dieser Zustand dauert wenige Stunden oder Tage an.
Widerstand: Bei länger anhaltendem Stress kommt es zur Kompensation. Die Stresshormonspiegel fällt gegenüber der Alarmreaktion, bleibt aber dauerhaft erhöht, so dass sich ein Gleichgewicht (Homöostase) zwischen Stressreiz und Widerstand einstellt. Der Organismus kann diesen Widerstand so lange aufrechterhalten, bis seine “Adaptive Energie” verbraucht ist.
Erschöpfung: Der Organismus ist nicht mehr in der Lage, die anhaltende Belastung zu kompensieren. Es kommt zur beschleunigten Alterung und multiplen körperlichen Schäden bis hin zum Tod. Im Rattenmodell zeigen sich die beschriebenen Pathologien von Thymus, Nebennieren und Magen.
Damit grenzte Selye die Stressreaktion erstmals von den spezifischen Symptomen einzelner Krankheitserreger ab. Und er machte eine weitere bahnbrechende Entdeckung: Die Rolle der Stresshormone Cortisol und Aldosteron [3*].
Stresshormone der Nebenniere
Unser Körper reagiert auf physische und psychische Belastungen mit der Ausschüttung sogenannter Stresshormone. Produziert werden die Hormone in den Nebennieren – zwei endokrinen Drüsen, die beim Menschen ungefähr die Größe einer Aprikose haben und auf den Polen der Nieren sitzen. Die Nebennieren bestehen aus dem Nebennierenmark und der Nebennierenrinde.
Im Nebennierenmark werden die beiden Stresshormone Noradrenalin und Adrenalin gebildet. Sie setzen Energiereserven frei, mit denen der Körper außergewöhnliche Anforderungen bewältigen kann. Weil das Nebennierenmark direkt mit dem sympathischen Nervensystem verbunden ist, werden Noradrenalin und Adrenalin während der Alarmreaktion innerhalb von Sekunden ausgeschüttet . Dabei werden etwa 20 % Noradrenalin und 80 % Adrenalin freigesetzt.
Die Nebennierenrinde ist die Produktionsstätte der Steroidhormone, zu denen auch Cortisol und Aldosteron gehören. Als Teil der endokrinen Stressachse wird sie vom Hypophysenhormon ACTH gesteuert, das sich über die Blutbahn ausbreitet. Deshalb werden die Stresshormone der Nebennierenrinde mit einigen Minuten Verzögerung ausgeschüttet. Die endokrine Stressachse ist während der Widerstandsphase langfristig aktiviert.
Noradrenalin und Adrenalin
Noradrenalin wirkt primär als Neurotransmitter im zentralen und peripheren Nervensystem, während Adrenalin als Hormon ins Blut abgegeben wird. Die Wirkung beider Botenstoffe ist ähnlich, aber nicht identisch, da sie unterschiedlich stark mit den Adrenorezeptoren reagieren. Sie sorgen für:
- Anstieg von Blutdruck und Puls
- Erweiterung von Bronchien und Pupillen
- Steigerung von Aufmerksamkeit und Fokussierung, Tunnelblick und selektivem Hören
- Erhöhung des Blutzuckerspiegels durch Gluconeogenese und Hemmung der Insulinausschüttung
- Erhöhung des Sauerstoffverbrauchs
- Senkung der Darmmotilität
- Unruhe und Angstgefühle
Noradrenalin wirkt dabei stärker blutdrucksteigernd als Adrenalin, welches vor allem die Bronchialmuskulatur und den Stoffwechsel beeinflusst.
Cortisol und Aldosteron
Die Hormone der Nebennierenrinde heißen Steroidhormone, weil sie aus Cholesterin (einem Steroid) gebildet werden. Zu den Stresshormonen gehören die Glucocorticoide mit ihrem bekanntesten Vertreter, dem Cortisol und die Mineralcorticode, vor allem das Aldosteron. Das Bild unten zeigt die enzymatische Umwandlung des Cholesterins in seine verschiedenen Metabolite.
Unabhängig vom Geschlecht werden in der Nebennierenrinde des Menschen auch Androgene und Östrogene synthestisiert. Sie konkurrieren mit den Stresshormonen um die gemeinsamen Vorläufer Pregnenolon und Progesteron. Bei chronischem Stress kommt es folglich zu einem Mangel an Sexualhormonen
Cortisol
Cortisol wirkt regulierend auf die Immunfunktion und den Stoffwechsel und ermöglicht dem Körper, längere Hungerperioden zu überstehen. Die physiologische Cortisolkonzentration hat ein Maximum gegen 8 Uhr am Morgen und fällt gegen Mitternacht auf ein Minimum. Dieser Verlauf sorgt dafür, dass wir morgens aufwachen und nachts zur Ruhe kommen (Bild unten).
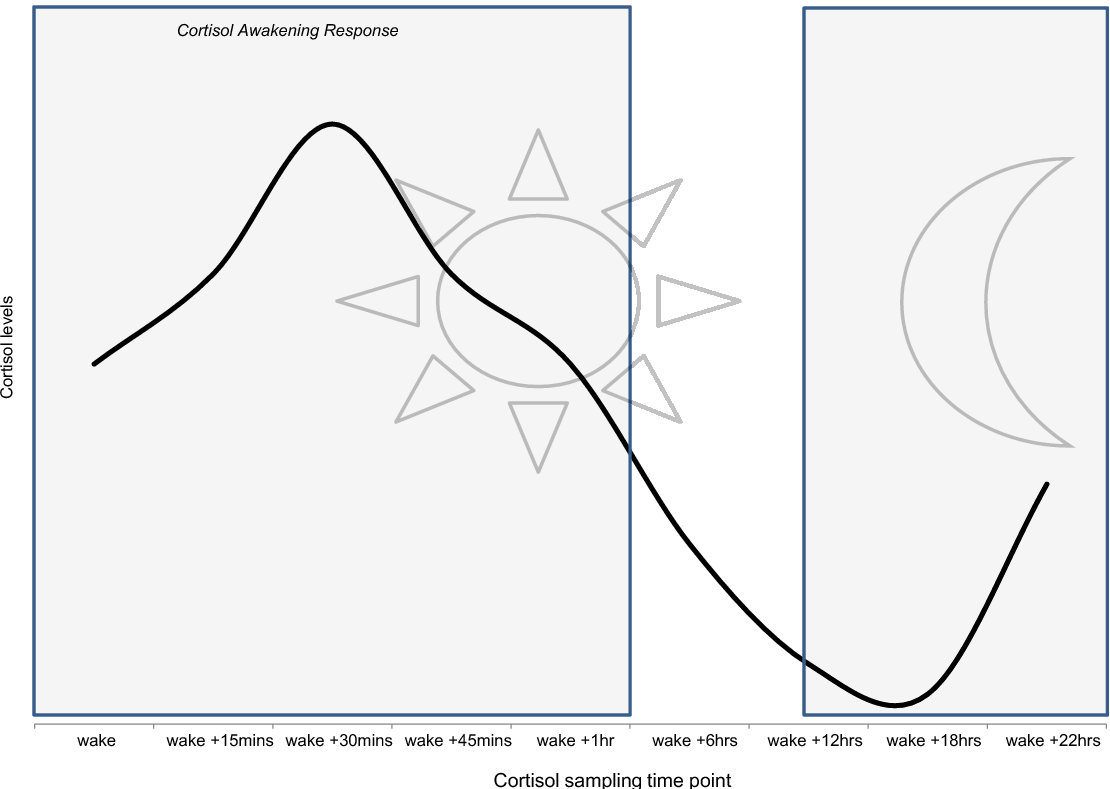
Bei starken körperlichen und seelischen Belastungen steigt die Cortisolkonzentration und die Cortisolkurve verändert sich. Cortisol ist deshalb auch als Stresshormon bekannt. Die wichtigsten biologischen Wirkungen des Cortisols sind:
- Förderung der Gluconeogenese mit Blutzuckeranstieg und Muskelabbau
- Glykogenabbau
- Hemmung der Proteinbiosynthese und des Knochenaufbaus
- Hemmung der Antikörperbildung und Immunsuppression
- Anstieg von Puls und Blutdruck
- Verlagerung von Fettpolstern von den Extremitäten in den Rumpf (Stammfettsucht)
Wegen ihrer entzündungshemmenden Wirkung werden Glucocorticoide als Therapeutikum bei Entzündungen und Autoimmunerkrankungen eingesetzt. In physiologischen Mengen beschleunigt Cortisol die Reparatur von verletztem Gewebe. Bei einem chronisch erhöhten Cortisolspiegel überwiegt dagegen die katabole Wirkung. Es kommt zu Muskelatrophie und Knochenschwund.
Aldosteron
Aldosteron beeinflusst den Elektrolythaushalt, indem es die Nieren veranlasst, Natrium zu reabsorbieren und Kalium auszuscheiden. Hierdurch wird Wasser in den Blutgefäßen gebunden und der Blutdruck steigt. Ähnlich wie Cortisol schwankt auch Aldosteron im Tagesverlauf. Der Spitzenwert wird am frühen Morgen erreicht und sinkt bis in die späte Nacht. Die Wirkungen sind:
- Retention von Natrium und Wasser in den Nieren
- Erhöhung des Blutvolumens und Blutdrucks
- Erhöhte Kaliumausscheidung über den Urin
- Erhöhte Entzündungsneigung durch Aktivierung des Transkriptionsfaktors NF-κB und proinflammatorischer Zytokine
Aldosteron steigt bei Stress signifikant an. Aufgrund seiner blutdrucksteigernden und proinflammatorischen Wirkung spielt es möglicherweise eine entscheidende Rolle bei der Entstehung kardiovaskulärer Erkrankungen [5].
Mangel an Sexualhormonen
Unter Stress wird der Stoffwechselpfad in der Nebennierenrinde verstärkt zur Herstellung von Cortisol und Aldosteron genutzt. Dabei werden Pregnolon und Progesteron verbraucht und fehlen bei der Androgen-Synthese. Die Folge: Dehydroepiandrosteron (DHEA), Androstendion, Androstendiol und Testosteron werden kaum noch produziert (Bild unten).
Allerdings aktiviert Stress das Enzym Aromatase, welches Testosteron in Östradiol umwandelt [6,7]. Hierdurch verschiebt sich das Verhältnis der Sexualhormone untereinander zugunsten der Östrogene und verschärft den Androgenmangel. Östrogen gilt deshalb als „verstecktes Stresshormon”.
Weil Männer 95 % des Gesamttestosterons in den Hoden produzieren, sind die Effekte bei jungen Männern subtil. Wenn die Testosteronproduktion etwa ab dem 20. Lebensjahr nachlässt, wird der Östrogenüberschuss offensichtlicher. Dramatisch ist die Situation bei älteren Frauen: Wenn die Eierstöcke im Klimakterium ihre Produktion einstellen, wird die Nebennierenrinde zur primären Sexualhormonquelle. Gestresste Frauen leiden dann sehr stark unter Progesteron- und DHEA-Mangel. Nebenbei erhöht ein Östrogenüberschuss bei beiden Geschlechtern das Risiko für Gewebeschäden, Autoimmunerkrankungen und Tumore [8].
Progesteronmangel
Progesteronmangel verursacht bei Frauen Zyklusstörungen wie schmerzhafte Menstruationsblutungen, prämenstruelles Syndrom, verkürzte Zyklen ohne Eisprung (Unfruchtbarkeit), Endometriose, Myome und/oder Eierstockzysten. In der Schwangerschaft besteht ein erhöhtes Risiko für einen Abort. Geschlechtsunabhängig drosselt ein Progesteronmangel die Schilddrüsenfunktion, den Sexualtrieb, die Sauerstoffversorgung der Zellen und die Gehirnentwicklung [9].
DHEA-Mangel
DHEA gilt als Jugendhormon, das die Fettverbrennung steigert, Entzündungen entgegenwirkt und vor frühzeitiger Alterung schützt [10]. Ein DHEA-Mangel macht sich unter anderem durch Kräfteverfall, Müdigkeit, Antriebsschwäche, Muskelabbau, Zunahme an Körperfett, Libidoverlust, Abnahme der geistigen Leistungsfähigkeit, Schlafstörungen und Depressionen bemerkbar.
Testosteronmangel
Testosteronmangel äußert sich bei Männern in Form von Muskelabbau, Müdigkeit, Konzentrationsstörungen, Stimmungsschwankungen, Hitzewallungen, Libidoverlust, Haarausfall und Fettansammlung im Brustbereich. Auch Frauen leiden unter einem Mangel am wichtigsten männlichen Sexualhormon. Sie fühlen sich schwach und lustlos und legen vor allem am Bauch Körperfett zu.
Stressadaption beim Menschen
Menschen reagieren unterschiedlich auf Stress. Die Wahrnehmung stressvoller Situationen und die Stressverarbeitung im Gehirn sind individuell verschieden. Allen Menschen gemein ist, dass ihre Fähigkeiten, mit Stress umzugehen, begrenzt sind. Selye formulierte als Erster die These, dass die sogenannte „Adaptive Energie” als Quelle der Widerstandsfähigkeit sowohl durch belastende Lebensereignisse als auch durch chronische Beanspruchung erschöpft werden kann [3*].
Stressoren
Stressauslösenden Reize werden Stressoren genannt. So kann man Ursache (Stressfaktor) und Wirkung (Stress) sprachlich voneinander abgrenzen.
Zu den schlimmsten Stressoren im Leben eines Menschen gehören seelischer und körperlicher Missbrauch, der Tod eines geliebten Menschen und schwere Verletzungen. Auch anhaltende Einsamkeit und soziale Isolation sind kaum zu ertragen. Wer in der Kindheit vernachlässigt oder missbraucht wurde, dessen Adapative Energie ist als Erwachsener schnell erschöpft.
Massive psychische und körperliche Belastungen erleben Menschen auch bei der familiären Pflege von demenzkranken oder schwerbehinderten Personen (Caregiver stress). Ein schwerwiegender Stressor ist ständige Überforderung oder extreme Langeweile am Arbeitsplatz sowie das Gefühl, nicht selbstbestimmt über seinen Körper und seine Zeit verfügen zu können.
Aber auch „kleinere” Stressoren fordern ihren Tribut: Infekte, Luftverschmutzung, Pestizide, Lärm, familiärer Ärger oder Streit mit Freunden. Oft schaden wir uns auch selbst durch Rauchen, schlechte Ernährung, zu wenig Bewegung oder Schlafmangel. Selbst Sport ist ein Stressor. Im ungünstigen Fall kann er das Fass zum Überlaufen bringen und den Körper zur Stressadaption zwingen.
Die Allostatische Last
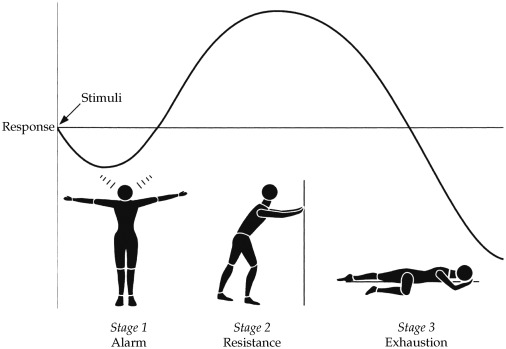
Wie Selyes Ratten durchlaufen auch wir Menschen die drei Stadien des Allgemeinen Anpassungssyndroms: Kurzzeitig steigt unsere Abwehrkraft stark an (Alarmreaktion) und bleibt danach langfristig erhöht (Widerstand). Wenn zu viele Stressoren gleichzeitig auftreten oder chronisch werden, ermüdet die endokrine Stressachse und die Nebennieren bilden immer weniger Hormone (Erschöpfung). Der gesamte Anpassungsmechanismus heißt Allostatische Last.
Die Tabelle zeigt die typischen Symptome der Allostase. Abhängig von der eigenen Konstitution können weitere Symptome auftreten.
| Stadium | Nebennierenhormone | Symptome |
|---|---|---|
| Alarmreaktion | - Noradrenalin/Adrenalin stark erhöht - Cortisol stark erhöht - Aldosteron stark erhöht |
Herzklopfen, hoher Puls, Kurzatmigkeit, Schweißausbrüche, Angst und Panikgefühle, kurzfristiger Kraftzuwachs (“Fight or Flight”), Gänsehaut, Wachheit, Appetit- bzw. Hungerlosigkeit, Tunnelblick, selektives Hören, Zittern, Durchfall |
| Widerstand | - Noradrenalin/Adrenalin normal mit Auschlägen - Cortisol erhöht - Aldosteron erhöht - Androgene erniedrigt - Östrogene normal bis erhöht |
hoher Blutdruck, hoher Blutzucker, Gewichtszunahme (Körperstamm) oder Gewichtsverlust, Muskelschwäche, Verlust an Knochensubstanz, Akne, dünnere Haut, dünneres Haar, vermehrte Bildung von Magensäure (Magengeschwür), Leaky Gut, Ängstlichkeit, depressive Stimmung, Zyklusstörungen, Zellulite, Libidoverlust, schwächere Erektionen, Gynäkomastie, Schlafstörungen, Hypokaliämie |
| Erschöpfung | - Noradrenalin/Adrenalin stark schwankend - Cortisol/Aldosteron mäßig bis stark erniedrigt - Androgene stark erniedrigt - Östrogene niedrig |
niedriger Blutdruck, niedriger Blutzucker, Erschöpfung, Schwächegefühl, Hitzewallungen, Heißhunger auf Salziges und Süßes, Magensäuremangel, Verdauungsschwäche, häufiges Wasserlassen, Libidoverlust, Erektionsprobleme, Unfruchtbarkeit, Herzrythmusstörungen, Hyperkaliämie, ständige Erkältungen und Infekte, Allergien, Autoimmunerkrankungen, Brustkrebs, Osteoporose |
Nach der Alarmreaktion fällt der Stresshormonlevel für bis zu 48 Stunden, um den Energieverlust zu kompensieren. Anschließend pendeln sich Cortisol und Aldosteron auf einem hohen Niveau ein. Bis zur endgültigen Erschöpfung können manchmal 15 bis 20 Jahre vergehen.
In einer Studie der Universität Miami wurden die Cortisolkurven von 26 Probandinnen in verschiedenen Stadien der Allostase erfasst. Alle Frauen waren über 60 und neu in eine Seniorenresidenz gezogen (Bild unten) [12].
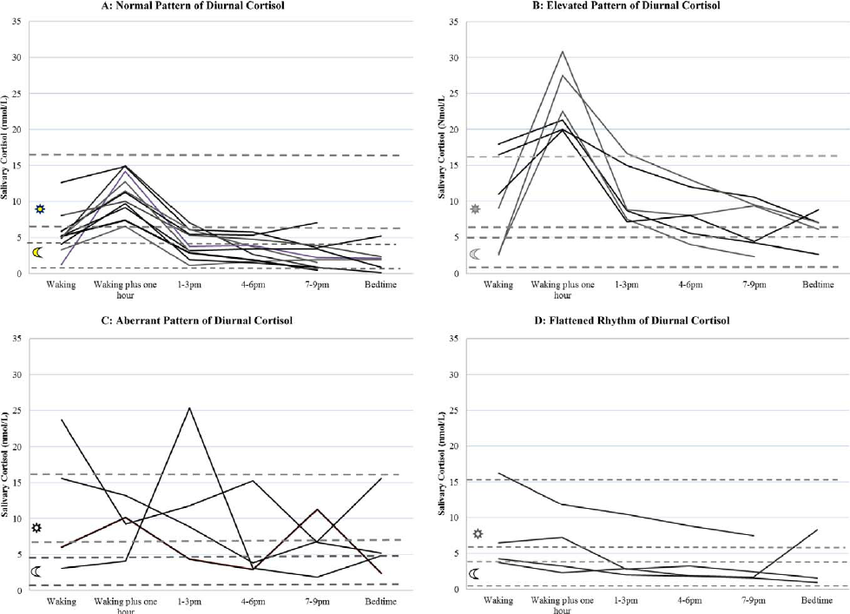
Den Frauen mit flachen Cortisolkurven (D) verursachte der Wohnortwechsel den größten Stress, während die Frauen mit höheren Cortisolspiegeln den Umzug besser verkrafteten. Bei einigen normalisierte sich der Cortisolspiegel, nachdem sie sich eingelebt und Freundschaften geknüpft hatten. Probandinnen mit wenigen Sozialkontakten hatten dauerhaft veränderte Cortisolprofile und die meisten Gesundheitsprobleme.
Nebennierenerschöpfung
Die Erschöpfung der Nebennieren ist als körperlicher und psychischer Einbruch spürbar (Burnout/Boreout). Der Organimus ist nicht mehr in der Lage, adäquat auf Belastungen zu reagieren. Spätestens jetzt kommt es zu körperlichen Schäden. Besteht keine Möglichkeit zur Erholung, droht der vorzeitige Tod.
Der Körper kompensiert die Nebennierenschwäche mithilfe der neuronalen Stressachse. Bei Belastungen schüttet er jetzt nur noch Noradrenalin und Adrenalin aus. Schon geringfügige Aufregung wie eine hitzige Diskussion oder leichte körperliche Bewegung führen zu Hitzewallungen, Herzrasen und Gefäßverengungen. Im schlimmsten Fall kommt es zu plötzlichen Gefäßspasmen (Morbus Raynaud, Kardiales Syndrom X).
Wenn die Nebennieren nicht mehr genug körpereigenes Cortisol produzieren, kann es zu überschießenden Immunreaktionen kommen. Studien zeigen, dass viele Patienten mit chronisch-entzündlichen Autoimmunerkrankungen niedrige Cortisolspiegel haben [13]. Paradoxerweise ist die Nebennierenerschöpfung bis heute keine von der Schulmedizin anerkannte Diagnose [14].
Warnsignale

In seinem Buch The Stress of Life listet Hans Selye 31 Symptome auf, die auf einen drohenden Erschöpfungszustand hindeuten [3*]. Dazu gehören:
Reizbarkeit und Irritiertheit: Man fühlt sich von seinen Mitmenschen leicht angegriffen, regt sich leicht auf und ist schnell niedergeschlagen.
Schreckhaftigkeit: Selbst gewöhnliche Alltagsgeräusche wie Telefonklingeln lassen einen hochschrecken.
Konzentrationsprobleme: Man ist kaum noch in der Lage, seine Aufmerksamkeit längere Zeit auf eine Sache zu fokussieren. Texte verschwimmen vor den Augen oder man erfasst nicht, was man gerade liest.
Häufiges Wasserlassen und Durst: Mann muss häufig auf Toilette und der Körper behält nur wenig Flüssigkeit bei sich. In diesem Fall empfiehlt es sich, Wasser oder andere Getränke mit einer Prise Salz zu konsumieren.
Schlaflosigkeit: Cortisol unterdrückt das Schlafhormon Melatonin. Man ist tagsüber oft müde und wird abends wach. Mit fortschreitender Nebennierenerschöpfung fällt das Hoch am Abend weg und chronische Erschöpfung stellt sich ein.
Vermehrtes Schwitzen: Stresshormone beschleunigen den Stoffwechsel, Noradrenalin und Adrenalin verursachen Hitzewallungen und Schweißausbrüche.
Schmerzhafte Blutungen, Brustspannen und Zyklusstören: Sie entstehen durch den Östrogenüberschuss bei vermehrter Aromatase-Aktvität
Verdauungsstörungen: Stresshormone verringern die Durchblutung des Magen-Darm-Trakts. Die Magenschleimhaut bildet weniger Schleim und kann sich entzünden. Im Darm können Bakterien in die Schleimhäute eindringen und den Darm durchlässig machen (Leaky Gut).
Eine Symptom-Checkliste für Nebennierenschwäche (und Schilddrüsenunterfunktion) findest Du hier.
Maßnahmen bei Stress
Wenn Du merkst, dass Dein Hormonhaushalt wegen Stress aus dem Gleichgewicht geraten ist, solltest Du sofort handeln. Hilfreich sind Schlaf, regelmäßige Erholungsphasen und mehr Zeit in der Natur. Statt zu joggen solltest Du lieber Wandern oder Spazieren gehen. Bei sehr starker Erschöpfung kann es sein, dass Du gar nichts mehr unternehmen willst. Nimm Dir die Zeit, die Du brauchst und höre auf Deinen Körper. Iss nährstoffreich und verzichte auf Fast Food und Fertiggerichte. Manchmal sind unsere Mitmenschen die größten Stressoren im Leben. Vermeide diese Menschen und lerne, „nein” zu sagen.
* Als Amazon-Partner verdiene ich an qualifizierten Verkäufen
Quellen
- https://www.kinderaerzte-im-netz.de/altersgruppen/schulkinder/entwicklung-erziehung/stress-im-kindesalter/
- Szabo, Sandor & Tache, Yvette & Somogyi, Árpád. (2012). The legacy of Hans Selye and the origins of stress research: A retrospective 75 years after his landmark brief “Letter” to the Editor # of Nature. Stress (Amsterdam, Netherlands). 15(5)
- Hans Selye: The Stress of Life. Herausgeber: McGraw-hill Buch*
- Elder GJ, Wetherell MA, Barclay NL, Ellis JG. The cortisol awakening response–applications and implications for sleep medicine. Sleep Med Rev. 2014 Jun;18(3):215-24
- Kubzansky LD, Adler GK. Aldosterone: a forgotten mediator of the relationship between psychological stress and heart disease. Neurosci Biobehav Rev. 2010;34(1):80-86
- Shors, Tracey & Pickett, Jane & Wood, Gwendolyn & Paczynski, Martin. (2000). Acute Stress Persistently Enhances Estrogen Levels in the Female Rat. Stress (Amsterdam, Netherlands). 3. 163-71
- Graeme Williams. Aromatase up-regulation, insulin and raised intracellular oestrogens in men, induce adiposity, metabolic syndrome and prostate disease, via aberrant ER-α and GPER signalling. Molecular and Cellular Endocrinology. Volume 351. Issue 2. 2012. Pages 269-278. ISSN 0303-7207
- Patel S, Homaei A, Raju AB, Meher BR. Estrogen: The necessary evil for human health, and ways to tame it. Biomed Pharmacother. 2018 Jun;102:403-411
- Wikipedia – Progesterone
- Leowattana W. DHEA(S): the fountain of youth. J Med Assoc Thai. 2001 Oct;84 Suppl 2:S605-12. PMID: 11853289
- John A. Romas, Manoj Sharma. Practical Stress Management: A Comprehensive Workbook. Herausgeber: Academic Press Buch*
- Ewen, Heidi & Kinney, Jennifer. (2013). Application of the Model of Allostasis to Older Women’s Relocation to Senior Housing. Biological research for nursing. 16(2)
- Rainer H. Straub. Altern, Müdigkeit und Entzündungen verstehen: Wenn Immunsystem und Gehirn um die Energie im Körper ringen. Herausgeber: Springer Buch*
- https://www.n-tv.de/leben/Was-tun-bei-Nebennierenschwaeche-article22994906.html










Comments powered by Talkyard.